
写真左:柏木秀行さん(飯塚病院 連携医療・緩和ケア科部長)、右:森亮介(ライフネット生命保険 代表取締役社長)
人生の最後にどんな過ごし方を望むのか。私たち一人ひとりが家族や医療者との話し合いを通して、自分の価値観に合った治療やケアの方針を決めておく「アドバンス・ケア・プランニング」。海外では普及が進み、近年は日本でも注目が高まっているこの取り組みについて詳しく教えてくれたのは、福岡県の飯塚病院で緩和ケアの治療と教育に取り組んでいらっしゃる、医師の柏木秀行さん。
実はライフネット生命のご契約者さまでもあり、当社代表の森亮介との対談の前編では、「アドバンス・ケア・プランニングの普及を後押しすることで、ライフネット生命の価値をもっと向上できる」というご提案をいただきました。
対談後編となる今回は、柏木さんご自身が緩和ケアに関心を持ったきっかけから、アドバンス・ケア・プランニングをもっと広めるための具体的なアイデアまで、話題が大きく広がっていきます。(前編はこちら)
■地方病院の現実を知り、「これをなんとかしたい」
森:記事の前編では緩和ケアがご専門とお聞きしましたが、医師になった当初からアドバンス・ケア・プランニングに関心を持たれていたんですか?
柏木:いえ、僕はもともと総合医療の教育を受けた内科医でした。一時期は感染症の勉強のためにアメリカの国家試験を受験して、向こうの病院に勤務しようとしていたくらいです。

森:では、何かきっかけがあったのでしょうか。
柏木:具体的なきっかけがあったわけではなくて、「こんなに理不尽なことがあるなんて、どうにかできないものだろうか」ということの積み重ねですね。僕は大学を卒業してから、ずっと飯塚病院に所属しているのですが、2010年に関連病院の頴田(かいた)病院に出向したんです。
飯塚病院は1000床規模の大きな病院だったのですが、頴田病院はより地域に密着しています。僕が主に担当したのは、病気の完治は難しいけれども、終末期を安らかに過ごしたいという方々のサポートをする仕事でした。
そういう患者さんは、在宅医療を希望される方も多いんですよ。一方で、たとえば余命3か月の方がいて、その人は自宅で過ごしたいと希望されているのに、手続きやら何やらで貴重な時間の3分の1を病院で過ごすことになってしまった。そういうのを見ていて、「何とかしたい」と思ったんです。
それに地方の小さな病院は経営も大変なんです。当時の頴田病院は建て替え前で、エレベーターが手動の状態でした。そういった地域医療の現状を知って、地域の人を支える病院が必要だという思いが強くなりました。そのためにも自分が地域の医療を支えられる人材になり、なおかつ地域の医療機関の経営をしっかりできる人になろうと思ったんです。
それでアメリカに行くことをやめてからは、緩和ケアを専門にしていきました。社会福祉士の資格を取るかたわら、大学院に通い、ビジネスの勉強もしました。今ではヘルスケア領域のベンチャー企業への出資もしています。
森:柏木さんから見て、地方の病院が一般的に抱えている課題と、そこにアドバンス・ケア・プランニングがどう関係するのかについて、もう少し詳しく教えていただけますか?
柏木:ひとつは地域のニーズと病院の事業内容がマッチしていないことです。急性期病院※という言い方をしますが、日本の医療はこれを中心に人員も予算もリソースが配分されています。
※急性期とは病気が発症して急激に健康が失われた状態を指し、急性期病院とは、急性疾患や重症患者の治療に重点が置かれた医療機関を指す。
そのため、急激に病状が悪化はしないけども、定期的に診察が必要な方の治療には、あまりリソースが割けないという構図になっています。診療報酬も急性期のほうが高めに設定されているんです。
しかし、これだけ少子高齢化が進んでいる中で、高齢の患者さんをいかに支え、そして看取っていくかというのは、地方の病院にとって大きな課題です。でもリソースは限られている。ここに地域のニーズとのミスマッチが生まれています。アドバンス・ケア・プランニングの普及に取り組んでいるのは、この限られたリソースを有効に活用していくために、患者さんのニーズをしっかりと汲み取りたいという理由もあるんです。
■「医療×福祉×ビジネス」という考え
柏木:だから、アドバンス・ケア・プランニングへの関心も、患者さんの問題を解決するためだけでなく、地域に寄り添った病院を持続可能なかたちで残したいというところからもつながっているんです。

柏木:これからの日本は、僕ら医療者が手を尽くしても完治できない病気を抱えた高齢の患者さんも、増えていく可能性があります。今までのように地域のニーズとのミスマッチが続けば、患者さんにとっても、病院にとっても、いいことがないと思うんです。
僕の同世代には、ビジネス面でのアプローチではなく、「まちの保健室」のようにコミュニティと連携することで、地域に寄り添った医療を実現していこうとがんばっている人たちがいます。共通の社会課題に対して、色々なアプローチをする仲間がたくさんいることが大切と考え、今は、「医療×福祉×ビジネス」を活動の軸にしていこうと思っています。

森:アドバンス・ケア・プランニングは、ドナーカードに近い立ち位置のものだと思います。ただ、あれも普及するまでにかなり時間がかかりましたよね。柏木さんは、何が普及するきっかけになると思いますか?
柏木:チャネルが大事だと思います。最初からマスに向けて、というよりも、やはり新しいものが好きな方から広めていくことになるのではないでしょうか。
森:僕も、同じ意見なんです。これは我々がライフネット生命を立ち上げたときにも直面しましたが、「ネット生保」のような新しいものをいきなりマスに届けることは難しい。おっしゃるようにすごく感度が高い方から知っていただき、少しずつ裾野を広げていく。そう考えると、最初は経済的なインセンティブがなくても大丈夫だと思います。
■自分だけでなく親にもやらせたいという人が増えてほしい
森:感度が高い方々に響くのは、保険料の割引というよりも、むしろ新しいサービスを体験することで感じてもらえるストーリーだと思うんです。心が動けば行動していただけるというのが、そういった方々の特徴だと思います。問題はそこから先ですよね。
柏木:終末期の過ごし方について話し合わない理由を聞いたアンケートで、「知識がないから」という回答も多かったんです。だから、アドバンス・ケア・プランニングに関する知識を提供するだけでも効果がありそうです。
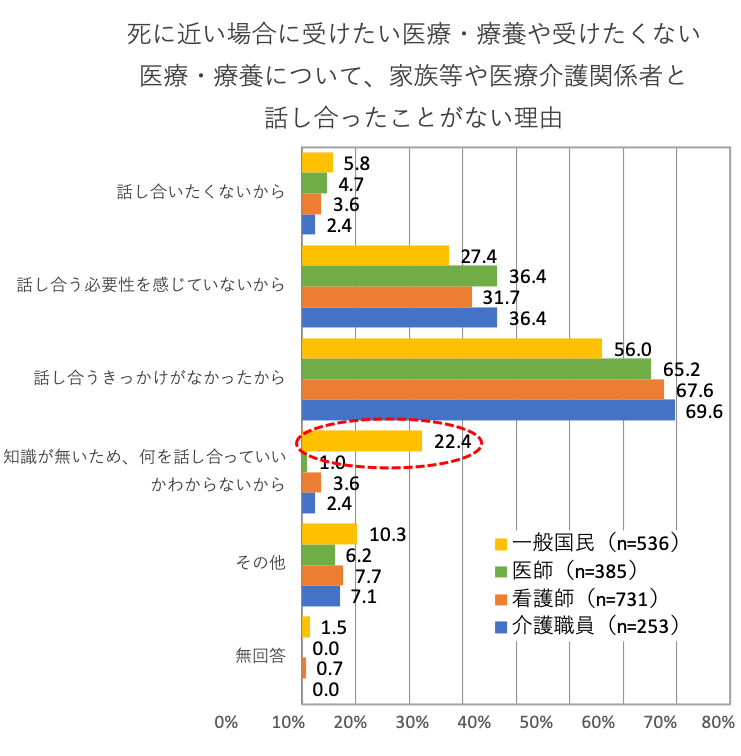
厚生労働省 平成30年3月「人生の最終段階における医療に関する意識調査 報告書」より
森:その知識というのは、治療に関することですか?
柏木:治療よりも、アドバンス・ケア・プランニングそのものに対する知識ですね。大切さはわかっていても、どうやって話し合ったらいいかわからない。そういう人に向けて、具体的なフォーマットを紹介し、それを記入することにどんな意義があるのか伝える。
たとえば5分の動画にまとめて公開することで、アドバンス・ケア・プランニングに取り組む人というのは、自分の人生をちゃんとプランニングできる、イケている人なんだという気持ちになってもらえるかもしれません。
あと個人的には、アドバンス・ケア・プランニングを知ってもらうことで、自分だけでなく、自分の親にやらせたいと思ってくれる人が増えるとうれしいですね。やはり医療の現場で見ていると、「自分だったらこうする」と「自分の大切な人にはこうしてあげたい」にはズレがあるんですよ。「自分は機械につながれて延命するなんて絶対にイヤ」という人でも、それが自分の父親に対する決定だったら、同じ選択をするとは限らない。
だから、高齢の親御さんがいる方ほど、アドバンス・ケア・プランニングを勧めてほしいと思います。本人の意向が記録として残っている場合と、ない場合とでは、いざというときに決断しなければならない家族の負担にも、かなりの違いがありますから。
■ITインフラを活用する「リモート相談」というアイデア
森:我々がアドバンス・ケア・プランニングを勧めるとすると、いきなり「具体的な医療行為について話し合いましょう」ではハードルが高すぎるかもしれないですね。だったら、今おっしゃられたように、「アドバンス・ケア・プランニングをやっておかないと、こういうことが起こるかもしれないですよ」と伝えることで、「他人ごとじゃないぞ」と感じてもらう。最初はそのくらいでいいかもしれません。
そこでもっと詳しく知りたい人には、相談に乗ってくれる医療機関を紹介する、といったことが考えられます。そうすると、これは何科に相談すればよいのでしょうか?

柏木:現状では心臓の疾患なら循環器内科というように、病気に応じて専門が分断されています。本来、そこをトータルでコーディネートするのが「かかりつけ医」の役割なんですが、それを担う総合診療専門医の数が、まったく足りていないんです。
森:よく「かかりつけ医を持ちましょう」と言われますが、自分の身の回りで考えると、「それってどこの先生が該当するんだろう?」と思ってしまいます。
柏木:地方の場合は病院の数が限られるので、ひとつの総合病院に通うといったことがよくありますが、都市部はかなり分断されていますからね。ここは僕らの業界の側の課題です。
森:これは的外れな発言だったら恐縮なのですが、以前、我々ががん保険を発売したときに、専門医のセカンドオピニオンを簡単に取れるサービスをはじめました。アドバンス・ケア・プランニングにおいて、リモートで医師に相談するといったことはできないのでしょうか?
柏木:いや、まさにリモートでの相談も、僕がネットで保険を販売しているライフネット生命さんに、この提案をしたいと思った理由なんです。たとえば、「あらかじめ契約した何人かの医師にリモート相談ができる」というサービスは実現できると思います。育休で本業を休んでいるような医師や看護師が、研修を受けて対応することもできそうです。
■大切な資料は冷蔵庫に!?
森:ちなみに、海外でアドバンス・ケア・プランニングがもっとも定着している国というのは、どこになるんでしょうか?
柏木:意外かもしれませんが、台湾です。台湾は緩和ケアの先進国で、アドバンス・ケア・プランニングの事前指示を法制化しています。
森:つい最近、同性婚も法制化されましたが、台湾はいろんな面で進んでいますね。柏木さんは、アドバンス・ケア・プランニングについては、日本も法制化したほうがいいと思いますか?
柏木:僕は必要になると思います。事前指示にある程度の効力を持たせないと、がんばって取り組んだのに遠方の家族がひっくり返してしまったこともありますから。それに本人の意志を尊重して延命治療を中断しても、遺された家族から医師が訴えられるかもしれないという心配もあります。
森:そうか、柏木さんたちはそういったリスクと常に紙一重の場所にいらっしゃるわけですね。
柏木:ここは本当に根幹の問題です。僕らなりに気付きは促すんですよ。「ご本人が今話せるとしたら、どんなふうにおっしゃると思いますか?」と伝えたり。でも、家族も当事者として苦しい思いをしているので、なかなかそこまで余裕がないんです。
森:そう考えると、やはり法律面でのサポートも必要になりそうです。それに生命保険会社がアドバンス・ケア・プランニングの情報を持っていたとしても、ご病気をされているかどうか我々が知るのは、診断書をいただくタイミングなので、事前に共有することが難しいという問題もあります。その点は海外ではどうしているんでしょうか?
柏木:たとえばアメリカのある地域では、すごく目立つピンクの紙がフォーマットとして使われています。アドバンス・ケア・プランニングをしている人は、その紙を冷蔵庫に貼っていたりするそうです。それで急に倒れたときには、救急隊員が持っていくと。

森:実は、当社も冷蔵庫を活用できないかと議論したことがあります。保険金の受取人の方にどうしたらもしものときの対応を確実に伝えられるかを考えたら、ステッカーにして冷蔵庫に貼っておいてもらうのがいいかもしれないと。
柏木:大切なものは冷蔵庫に、というのは万国共通の発想みたいですね。
森:それだけ海外ではアドバンス・ケア・プランニングが身近になっているということでもありますね。今回は本当に勉強になりました。
柏木:こちらこそ、マイページからお問い合わせを送ってみただけなのに、実際にこういう場を設けていただけて感動しています。
森:ありがとうございます。ご自身の経験と専門的な知識をもとに、ご契約者の方からこんなに具体的な提案をいただける生命保険会社であることは、本当に幸せだと感じています。今度はぜひお勤め先の病院にうかがわせてください。
(了)
<プロフィール>
柏木秀行(かしわぎ・ひでゆき)
1981年広島生まれ。筑波大学医学専門学群を卒業後、福岡の飯塚病院に初期研修を修了。現在同院緩和ケア科部長として研修医教育、診療、部門の運営に携わる。医療経営と地域のヘルスケアシステムづくりをできる人材になりたいと、グロービス経営大学院で経営学修士を取得。また、社会保障制度のあるべき姿の観点を研修医教育に取り入れたいと、社会福祉士も取得し育成に取り組む。飯塚病院の仕事のほか、複数のヘルスケアベンチャー企業とサービス開発を兼任。緩和医療専門医、総合内科専門医、プライマリ・ケア認定医・指導医。
<クレジット>
取材/ライフネットジャーナルオンライン編集部
取材・文/小山田裕哉
撮影/村上悦子

















